
La FISIODERMICA è un metodo di cura, un approccio integrato multidisciplinare volto alla risoluzione dei disturbi della pelle e dei tessuti molli, che si avvale di tecniche manuali e di terapie fisiche, oltre che di programmi di esercizi mirati alla risoluzione dei problemi del paziente .
L’ambito di competenza della FISIODERMICA è molto ampio e comprende diverse patologie che coinvolgono TESSUTI MOLLI,
- Pefs: La cellulite o panniculopatia edema/fibro/sclerotica
- Lipedema
- Adiposità localizzate
- Linfedema
- Esiti cicatriziali post chirurgici e post lesione cutanea

LA PELLE
Il corpo umano è interamente rivestito da pelle, l’organo più esteso del corpo stesso, composta approssimativamente da acqua 70%, proteine 25%, grassi 2%, minerali ed altre sostanze per il restante 3% Il manto protettivo della pelle è composto soprattutto da sebo e il suo pH, acido, varia tra valori di 4,2 e 5,6.
La pelle è formata da 3 strati:

EPIDERMIDE è un tessuto epiteliale di rivestimento ed è formata da vari tipi di cellule, principalmente da cheratinociti : essi si riproducono nello strato basale (la parte più profonda) e risalgono in circa 28 giorni verso la superficie. E’ priva di circolazione venosa ed arteriosa, tranne lo stato basale, il quale riceve il nutrimento dal derma.
DERMA Il derma si trova subito sotto l’epidermide, al di sotto della giunzione dermo-epidermica. Lo spessore del derma varia da 0,3 a 3 mm, a seconda delle zone del corpo, e rappresenta il tessuto connettivo della cute. Dal derma dipendono l’elasticità, lo spessore e le capacità di sostegno della cute. Il derma è composto da una fitta trama di fibre (elastina e collagene che si intrecciano conferendo elasticità all’intera struttura della cute) e da una grande quantità di cellule (fibroblasti e macrofagi e mastociti) immerse in una sostanza sotto forma di gel, detta sostanza fondamentale, che costituisce il tramite attraverso cui l’ossigeno e le sostanze nutritive provenienti dalla microcircolazione sanguigna raggiungono le cellule dei vari tessuti e, in senso inverso, l’anidride carbonica e le scorie metaboliche passano dalle cellule alla circolazione
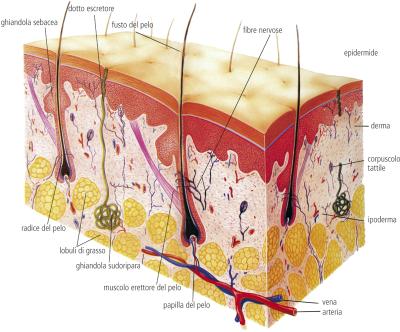
Inseriti nel derma si trovano inoltre le ghiandole sudoripare, i bulbi piliferi, le ghiandole sebacee e numerose strutture nervose, oltre alla rete vascolare e a quella linfatica.
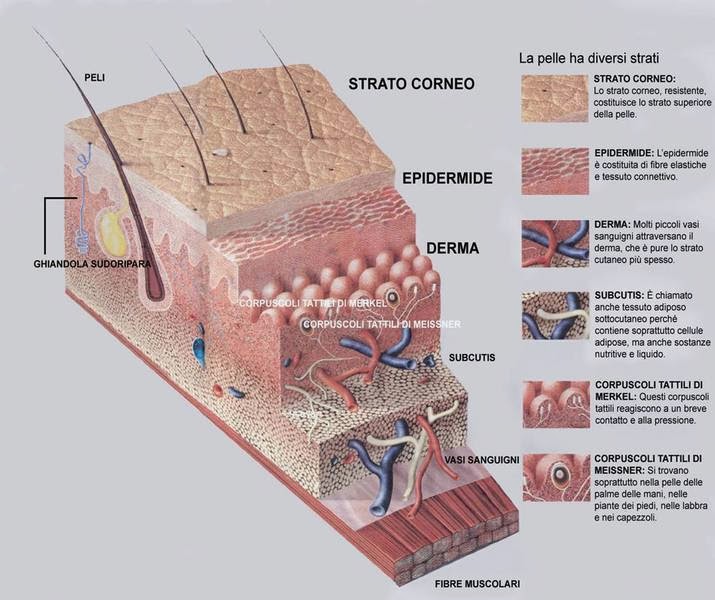
IPODERMA L’ipoderma o tessuto connettivo sottocutaneo è lo strato più profondo e più spesso della cute. E’ compreso tra il derma, posizionato subito sopra l’ipoderma, e una membrana molto resistente che ricopre i muscoli dello scheletro e, in qualche caso, si adagia direttamene sulle ossa (sterno), posizionata al di sotto dell’ipoderma. L’ipoderma è costituito da uno scheletro di tessuto connettivo fibroso, di collagene ed elastina, che delimita delle concatenazioni (o lobi) piene di cellule adipose (adipociti).
L’ipoderma svolge varie funzioni:
- rappresenta una riserva energetica alla quale l’organismo attinge in condizioni di necessità
- isola dal freddo i tessuti sottostanti, tramite una piccola ma continua produzione di calore sprigionata durante la trasformazione dei trigliceridi in acidi grassi
- fornisce un’efficace protezione meccanica ai tessuti e agli organi sottostanti
Nell’ipoderma hanno sede una rete di vasi sanguigni, di fibre nervose e una parte di ghiandole sudoripare e bulbi di follicoli piliferi.
La pelle svolge diverse funzioni:
- funzione protettiva, funge da barriera contro le aggressioni di agenti esterni meccanici, fisici chimici e dei microrganismi
- funzione di termoregolazione e di escrezione di tossine e scarti metabolici (attraverso i sudore).
- Funzione sensoriale, la pelle è l’organo del tatto, avendo al proprio interno i corpuscoli sensoriali
- Funzione di deposito di tessuto adiposo, che costituisce una riserva energetica che può essere assai cospicua e rivelarsi fondamentale in caso di digiuno protratto
- produrre la vitamina D.
LA CELLULITE
E’ considerata a tutti gli effetti una malattia della pelle, provocata da una concatenazione di fattori diversi,
Fattori di tipo costituzionale e genetico
– Conformazione androide o ginoide della donna
– Predisposizione genetica trasmissibile di madre in figlia
Fattori di tipo ormonale
– Sessuali, tiroidei e surrenalici
Fattori esterni
– Cattive abitudini alimentari
– Sedentarietà e inattività fisica
– Insufficienza venosa e linfatica di arti inferiori
– Difetti osteo-articolari
– Abuso di farmaci
SEGNI E SINTOMI DELLA CELLULITE:
- Pelle buccia d’arancia
• Mancata riduzione della temperatura corporea
• Formazioni nodulari presenti negli stadi più avanzati della cellulite
• Alterazione della sensibilità nell’area interessata
MORFOLOGIA E CELLULITE

BIOTIPO ANDROIDE
• Accumulo adiposo nella zona centrale del corpo
• Tipicamente maschile
• Relazionato a malattie metaboliche e cardiovascolari
• Scarsa ipertrofia degli arti inferiori

BIOTIPO GINOIDE
• Accumulo adiposo nella zona inferiore del corpo
• Tipicamente femminile
• Disordini veno-linfatici: problematiche circolatorie periferiche
• Elevata attività estrogenica
• Predisposizione a ipertrofia degli arti inferiori
CLASSIFICAZIONE MORFOLOGICA DELLA CELLULITE:
COMPATTA O DURA: si presenta granulosa, su natiche e cosce, non si modifica con la postura
MOLLE: > 40 ANNI, si modifica con la postura, non aderente ai piani profondi
EDEMATOSA: insufficienza venosa/linfatica, dolente alla palpazione, interessa polpacci e caviglie
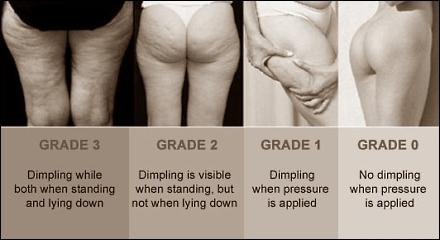
CLASSIFICAZIONE ISTOLOGICA DELLA CELLULITE:
GRADO 0 -EDEMA CICLICO, con edema interstiziale causato da aumentata permeabilità capillare, associato ad ipertrofia adipocitaria
GRADO 1- EDEMA GEL, ‘edema si tramuta in un liquido denso e ricco di macromolecole, iperplasia connettivale da nofibrillopoiesi
GRADO 2-EDEMA CON FIBROSI, formazione di micronoduli di adipociti incapsulati da fibre connettivali (setti fibrosi)
GRADO 3-EDEMA CON FIBROSI AVANZATA E SCLEROSI: alterazioni capillari con ectasie e microaneurismi, aspetto a buccia di arancia, formazione dei tipici noduli cellulitici
Le differenze morfologiche sono elementi importanti che conducono ad un TRATTAMENTO PERSONALIZZATO, che nasce da una valutazione della situazione della paziente e comprende, in combinazione variabile
- Terapia manuale (LINFODRENAGGIO MANUALE)
- Terapie fisiche (RADIOFREQUENZA, ONDE D’URTO, ULTRASUONI, PRESSOTERAPIA)
- Esercizi mirati e personalizzati
IL TRATTAMENTO DELLE CICATRICI
LA CICATRICE

La cicatrice è la risultante di un meccanismo di riparazione messo in atto dal nostro organismo a seguito di un evento traumatico, chirurgico o infiammatorio. Tale processo non coinvolge solamente la pelle, ma la funzionalità e l’integrità di tutto il sistema fasciale. Una cicatrice patologica invia afferenze al metamero corrispondente, determinando un’attivazione delle strutture innervate da quel metamero, siano esse visceri, muscoli, ecc
La formazione di una cicatrice si svolge in cinque fasi:
- risposta vascolare,
- emostasi
- infiammazione
- proliferazione tissutale
- rimodellamento tissutale
La guarigione di una cicatrice dipende dalle condizioni di avvicinamento del lembi cutanei della ferita:
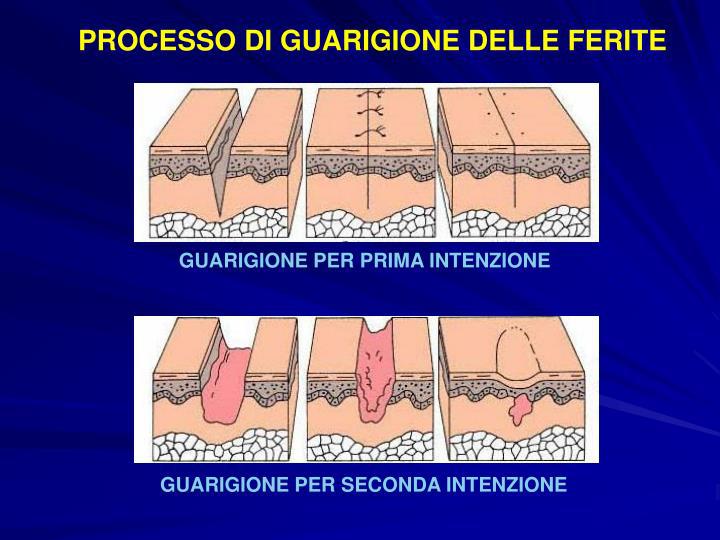
PRIMA INTENZIONE: quando i lembi cutanei sono netti e vengono avvicinati e tenuti vicini con suture che partono dai piani profondi e risalgono ì, piano per piano fino alla superficie cutanea, in questo modo viene facilitato il lavoro di riempimento da parte del tessuto di granulazione con tempi di cicatrizzazione veloci e buoni risultati estetici
SECONDA INTENZIONE: riguarda le ferite non suturate, per scelta o per necessità. In questi casi il tessuto di granulazione procede lentamente dal basso verso l’alto e che può lasciare inestetismi cutanei anche importanti.
• FERITE LACERO-CONTUSE, caratterizzate da margini frastagliati e poco vitali, da aree necrotiche e dalla presenza di ematomi, situazioni che predispongono ad infezioni.
• FERITE INQUINATE O INFETTE come quelle particolarmente contaminate o quelle chirurgiche che interessano siti infetti (ascessi, fistole e dermatopatie)
• FERITE CON PERDITA DI SOSTANZA rappresentate da ustioni per causa della loro estensione in larghezza, per irregolarità dei margini ,per la presenza di aree necrotiche e per fenomeni di essudato.
TERZA INTENZIONE (annessi cutanei) questo tipo di guarigione riguardale ferite andate incontro, nel decorso post-operatorio, ad una deiescenza; il trattamento di questa complicazione prevede la riapertura della ferita, la detersione e l’asportazione delle aree necrotiche, e solo successivamente alla chiusura dei lembi, oppure l’inserimento di annessi cutanei; la guarigione, in questo caso sarà definita di terza intenzione.

I CHELOIDI : I cheloidi sono lesioni cicatriziali che crescono oltre il confine di una lesione cutanea: sviluppano una cicatrice molto più ampia ed estesa rispetto al danno d’origine. Rappresentano il risultato di un’eccessiva ed esagerata crescita di tessuto di granulazione che origina ai margini di una ferita.
Con la metodologia di Fisiodermica ci occupiamo del trattamento di tutte le cicatrici, affinchè i fenomeni di rimodellamento della cute neoformata non determino retrazioni che possono interferire con la funzionalità della cute e con la funzionalità del le strutture ad essa sottostanti.
Per questo motivo la presa in carico dei pazienti è sia nella fase preoperatoria, con linfodrenaggio manuale, rinforzo muscolare, valutazione funzionale, che nella fase post operatoria con Assistenza nelle complicazioni, Chinesiterapia attiva e passiva, Trattamento della cicatrice e degli edemi, Utilizzo di tecniche strumentali, quali ultrasuono, radiofrequenza e taping a seconda della necessità.
